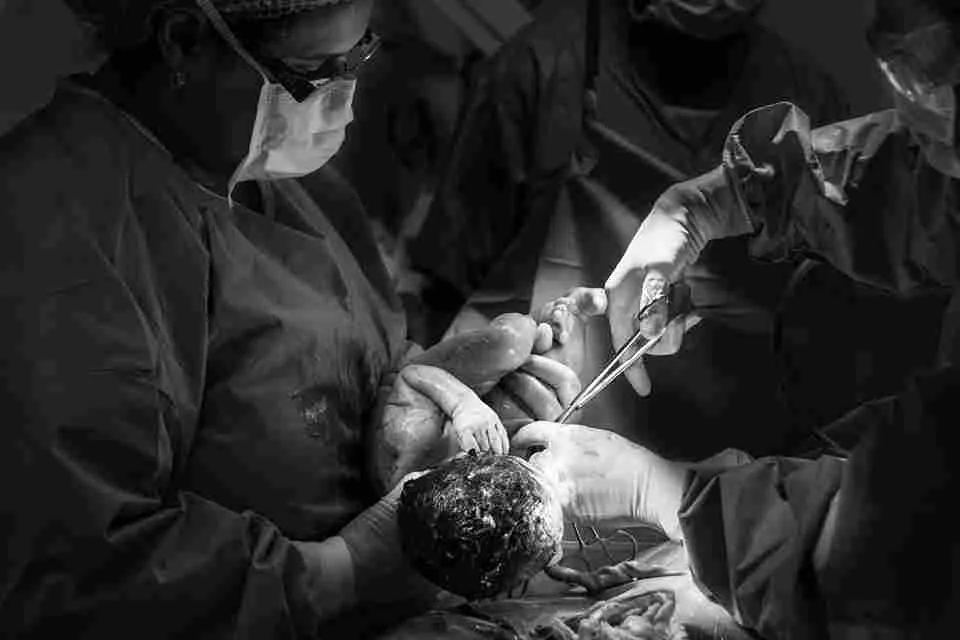
Introduction
L’accouchement par césarienne est une intervention chirurgicale majeure qui permet la naissance d’un enfant lorsque l’accouchement par voie basse est impossible ou risqué. Bien que cette procédure puisse sauver des vies, elle comporte également des risques et des implications à court et à long terme pour la mère et l’enfant. Ce guide vise à fournir une information complète et précise pour aider les futurs parents à comprendre les circonstances nécessitant une césarienne, les étapes de l’intervention, ainsi que les conséquences potentielles.
Quand recourt-on à une césarienne ?
Indications médicales pour la mère
- Antécédents de césarienne : Une précédente césarienne peut influencer la décision, bien que l’accouchement vaginal après césarienne (AVAC) soit possible dans certains cas.
- Placenta prævia : Lorsque le placenta recouvre partiellement ou totalement le col de l’utérus, une césarienne est généralement recommandée.
- Hypertension ou prééclampsie : Ces conditions peuvent compromettre la santé de la mère et de l’enfant, nécessitant une césarienne.
- Infections actives : Des infections telles que l’herpès génital actif peuvent justifier une césarienne pour éviter la transmission au bébé.
Indications médicales pour le bébé
- Présentation non céphalique : Si le bébé se présente par le siège ou en position transverse, une césarienne peut être indiquée.
- Macrosomie fœtale : Un bébé de grande taille peut rendre l’accouchement vaginal difficile ou risqué.
- Souffrance fœtale : Des anomalies du rythme cardiaque fœtal peuvent nécessiter une césarienne d’urgence.
Types de césarienne
- Césarienne programmée : Planifiée à l’avance pour des raisons médicales connues.
- Césarienne d’urgence : Réalisée lorsque des complications surviennent pendant le travail.
Déroulement de la césarienne
- Préparation préopératoire : Jeûne, rasage de la zone opératoire, pose d’une perfusion et d’une sonde urinaire.
- Anesthésie : Généralement rachianesthésie ou péridurale.
- Intervention chirurgicale : Incision de l’abdomen et de l’utérus pour extraire le bébé.
- Soins post-opératoires : Surveillance en salle de réveil, gestion de la douleur, prévention des infections.
Conséquences pour la mère
À court terme
- Douleur post-opératoire : Gérée par des analgésiques.
- Risque d’infection : Notamment au niveau de la plaie opératoire.
- Thrombose veineuse : Risque accru de formation de caillots sanguins.
À long terme
- Adhérences : Formation de tissus cicatriciels pouvant causer des douleurs chroniques.
- Complications lors de grossesses futures : Risque accru de placenta prævia ou d’accrétion placentaire.
Conséquences pour le bébé
- Détresse respiratoire transitoire : Difficulté à respirer immédiatement après la naissance.
- Modification du microbiote intestinal : Absence de passage par le canal vaginal peut influencer la colonisation bactérienne.
Récupération après une césarienne
- Hospitalisation : Environ 4 à 5 jours, selon l’évolution.
- Soins de la plaie : Surveillance de la cicatrisation et prévention des infections.
- Reprise des activités : Éviter les efforts physiques intenses pendant plusieurs semaines.
Conclusion
La césarienne est une intervention qui peut être vitale dans certaines situations. Il est essentiel que les futurs parents soient bien informés des indications, du déroulement et des conséquences possibles de cette procédure. Une discussion approfondie avec l’équipe médicale permettra de prendre une décision éclairée, adaptée à chaque situation individuelle.